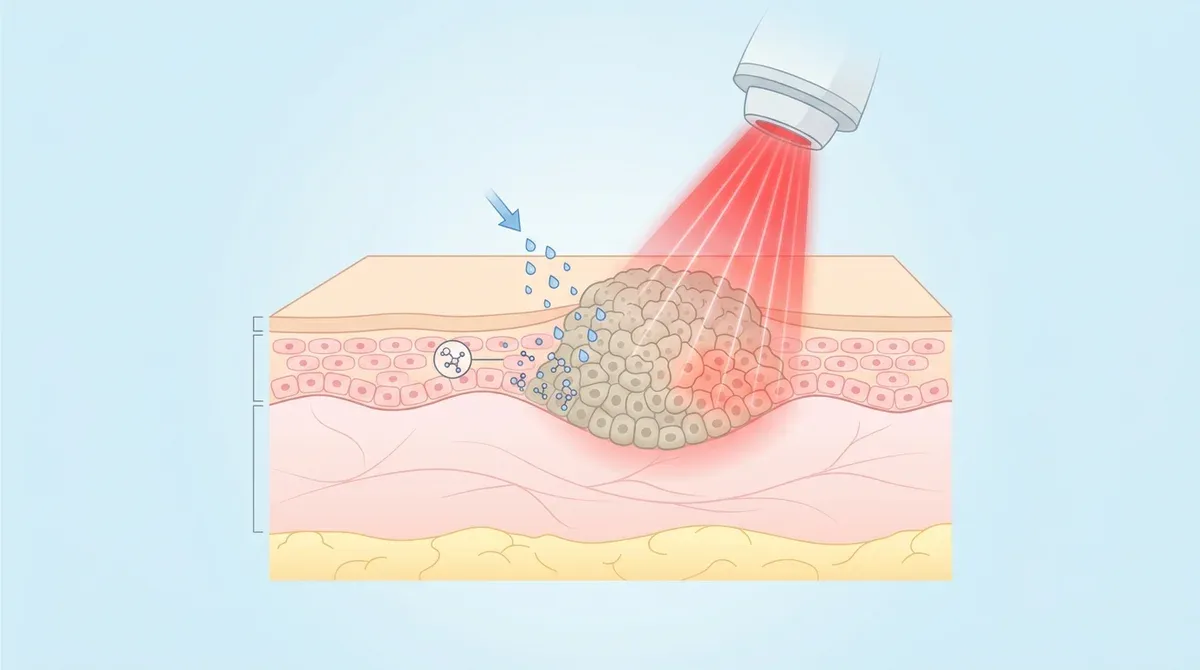
Вирусные бородавки остаются одной из самых частых причин обращения к дерматологу — и одной из самых фрустрирующих с точки зрения результата лечения. Криотерапия, электрокоагуляция, хирургическое иссечение устраняют видимый элемент, но не решают главную проблему: вирус папилломы человека (ВПЧ) сохраняется в окружающих тканях. Рецидив после деструктивных методов достигает 30–50%. Фотодинамическая терапия (ФДТ) предлагает принципиально иной подход — воздействие не только на бородавку, но и на субклинические очаги ВПЧ-инфекции с одновременной активацией противовирусного иммунитета. Мета-анализы последних лет подтверждают: частота рецидивов после ФДТ в 3–4 раза ниже, чем после CO2-лазера или криотерапии.
Бородавки и ВПЧ: масштаб проблемы и ограничения традиционных методов
Типы бородавок и ассоциированные генотипы ВПЧ
На данный момент идентифицировано более 200 генотипов ВПЧ, из которых около 40 тропны к эпителию кожи и слизистых оболочек. Клинический тип бородавки напрямую определяется генотипом вируса:
- Обыкновенные (вульгарные) бородавки — ВПЧ 2, 4, 27, 57
- Подошвенные бородавки — ВПЧ 1, 2, 4, 27, 57
- Плоские (юношеские) бородавки — ВПЧ 3, 10, 28
- Аногенитальные бородавки (остроконечные кондиломы) — ВПЧ 6, 11 (до 90% случаев)
- Мозаичные бородавки — ВПЧ 2
Распространённость кожных бородавок в общей популяции — 7–12%, среди школьников — до 33%. Аногенитальные бородавки — одна из самых частых инфекций, передаваемых половым путём.
Почему традиционные методы дают высокий процент рецидивов
Деструктивные методы — криотерапия жидким азотом, электрокоагуляция, CO2-лазер — работают по одному принципу: физическое удаление видимого образования. Но ВПЧ персистирует в визуально нормальной коже на расстоянии до нескольких сантиметров от бородавки. Латентно инфицированные кератиноциты остаются интактными, и через 2–6 месяцев появляется рецидив.
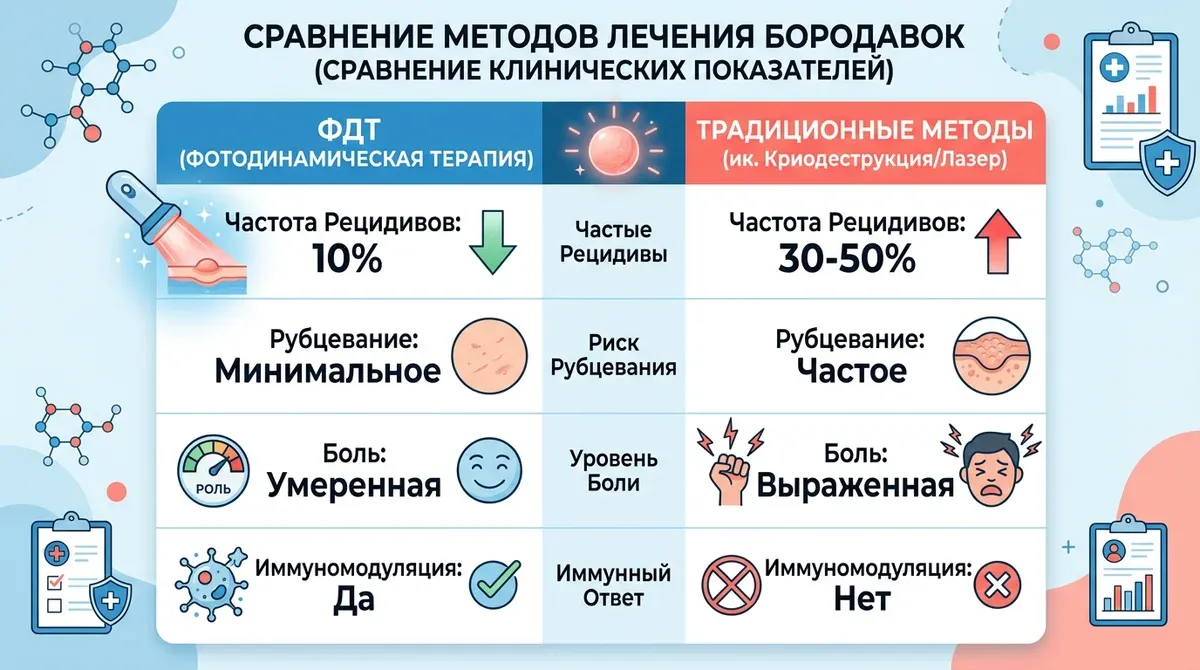
Цифры говорят сами за себя. Рецидив после криотерапии — 30–53%, после CO2-лазера при генитальных бородавках — до 42,67% (мета-анализ 2048 пациентов). При уретральных бородавках топическая терапия даёт рецидив 31%, лазерная деструкция — 24%. Ни один из этих методов не обеспечивает элиминацию вируса.
Механизм действия ФДТ при ВПЧ-инфекции
Селективное накопление фотосенсибилизатора и фотоинактивация вируса
Принцип ФДТ: фотосенсибилизатор + свет определённой длины волны + кислород. При нанесении на кожу 5-АЛК проникает через нарушенный роговой слой бородавки, превращается в протопорфирин IX (ПпIX) в митохондриях. В ВПЧ-инфицированных кератиноцитах метаболизм ускорен, активность феррохелатазы снижена — ПпIX накапливается в 5–10 раз интенсивнее, чем в здоровой коже. При облучении красным светом (630 нм) генерируются активные формы кислорода (АФК).
АФК работают на нескольких уровнях: окисление липидов клеточной мембраны инфицированной клетки, повреждение капсидных белков и нуклеиновых кислот вируса — прямая фотоинактивация ВПЧ. ФДТ воздействует не только на видимую бородавку, но и на субклинические очаги инфекции в окружающих тканях.
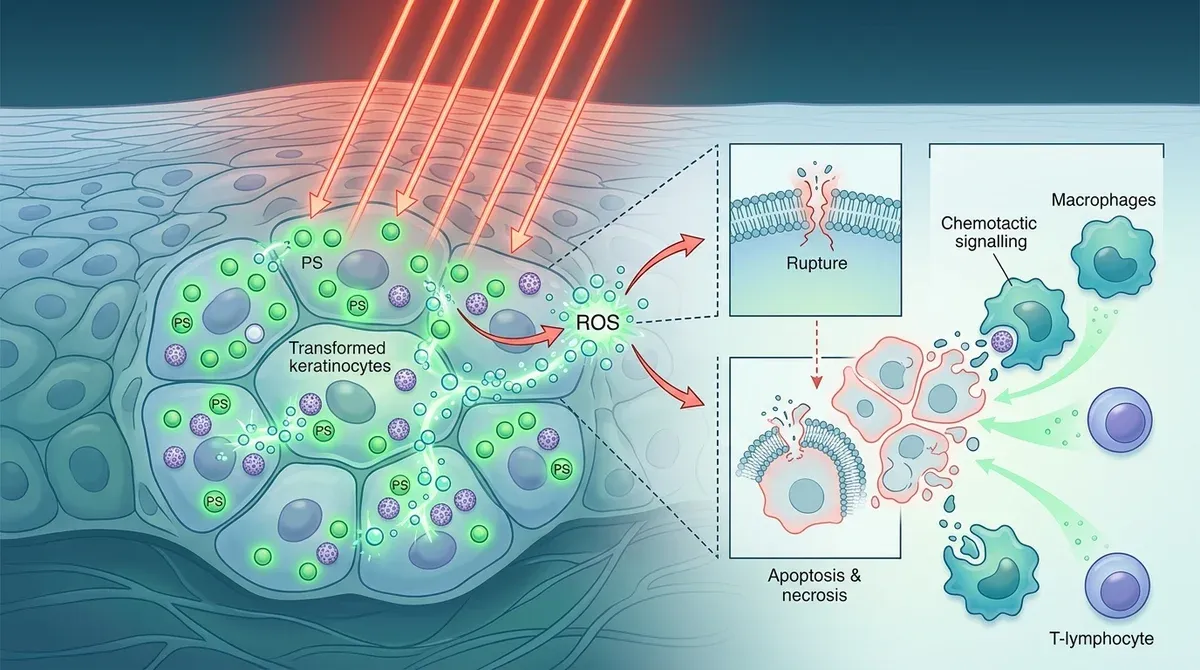
Иммуномодулирующий эффект ФДТ и элиминация ВПЧ
Третий и, возможно, самый важный компонент — влияние на иммунный ответ. ФДТ-индуцированная гибель клеток носит иммуногенный характер: высвобождаются DAMPs (damage-associated molecular patterns), которые запускают каскад иммунных реакций.
Клинические данные подтверждают иммунологический механизм. Исследование 2024 года показало, что после ФДТ при ВПЧ-инфекции происходит:
- Снижение уровня регуляторных Т-клеток (CD4+CD25+Foxp3+), подавляющих противовирусный иммунитет
- Повышение CD4+ и CD8+ Т-лимфоцитов
- Увеличение продукции IFN-gamma — ключевого цитокина противовирусной защиты
- Созревание и активация дендритных клеток
Результат: клиренс ВПЧ через 6 месяцев — 100% в группе ФДТ против 80% в контрольной группе. Именно иммуномодуляция объясняет, почему ФДТ даёт значительно меньше рецидивов: метод не просто уничтожает бородавку, а помогает организму распознать и элиминировать вирус.
Клинические протоколы ФДТ при бородавках
Выбор фотосенсибилизатора: АЛК, МАЛ, хлорин Е6
5-аминолевулиновая кислота (5-АЛК) — наиболее изученный фотосенсибилизатор при бородавках. Используется в концентрации 10–20%, наносится топически под окклюзию. Основное ограничение — неглубокое проникновение через интактный гиперкератоз, поэтому обязательна предварительная подготовка очага.
Метиламинолевулинат (МАЛ) — липофильный эфир АЛК с лучшей пенетрацией. Применяется при комбинированных протоколах с фракционным CO2-лазером, где микроканалы обеспечивают глубокую доставку препарата.
Хлорин Е6 — фотосенсибилизатор второго поколения с более высоким квантовым выходом синглетного кислорода (поглощение 660 нм). Крупное ретроспективное исследование (811 пациенток): клиренс ВПЧ 91,1%, ремиссия 95,3%. Производные хлорина Е6 топически: полная ремиссия 88,89%, клиренс ВПЧ 94,44% через 6 месяцев. Данные получены при гинекологических ВПЧ-поражениях; для кожных бородавок направление перспективно и требует дальнейших исследований.
Параметры облучения и режимы дозирования
Стандартный протокол АЛК-ФДТ при бородавках:
| Параметр | Значение |
|---|---|
| Фотосенсибилизатор | 5-АЛК 10–20% |
| Инкубация | 3–4 часа под окклюзией |
| Источник света | LED 630 нм |
| Плотность мощности | 50–100 мВт/см² |
| Доза облучения | 50–100 Дж/см² (диапазон в исследованиях 37–126 Дж/см²) |
| Количество сеансов | 3–6 |
| Интервал между сеансами | 1–2 недели |
Параметры варьируются в зависимости от типа и локализации бородавок. При плоских бородавках достаточно более низких доз (50–80 Дж/см²), при подошвенных — используют верхний диапазон с обязательной предварительной обработкой.
Предварительная подготовка очага
Гиперкератоз — основная причина неэффективности ФДТ при подошвенных и обыкновенных бородавках. Утолщённый роговой слой блокирует пенетрацию фотосенсибилизатора, и ПпIX не накапливается в достаточной концентрации.
Протокол подготовки: кюретаж или парринг скальпелем до точечных геморрагий, нанесение фотосенсибилизатора на обработанную поверхность, окклюзия светонепроницаемой повязкой. Альтернатива — фракционный CO2-лазер, создающий микроканалы глубиной 1–2 мм и увеличивающий доставку АЛК в 5–8 раз.
Эффективность ФДТ при различных типах бородавок
Подошвенные и обыкновенные бородавки
Мета-анализ 19 РКИ (2022): ФДТ превосходит плацебо по клиренсу бородавок кистей и стоп (P = 0,02). Монотерапия АЛК-ФДТ — клиренс 56–87%. Комбинация резко повышает результат: фракционный CO2-лазер + МАЛ-ФДТ — клиренс 100% в 90% бородавок при среднем 2,2 сеансах. Околоногтевые бородавки: CO2-лазер + АЛК-ФДТ даёт эффективность до 90% с минимальным повреждением ногтевого ложа.
Плоские бородавки
Это тот тип, где ФДТ демонстрирует наилучшие результаты. Мета-анализ 19 РКИ: ФДТ превосходит криотерапию при плоских бородавках (P = 0,007). Клиренс — 64,6–100% в зависимости от исследования. Рецидив — всего 5,88% через 6 месяцев.
Причина высокой эффективности понятна: плоские бородавки лишены выраженного гиперкератоза, фотосенсибилизатор проникает беспрепятственно. Кроме того, множественные плоские бородавки (нередко десятки элементов на лице и кистях) сложно удалить деструктивными методами без рубцевания. ФДТ позволяет обработать всю зону одновременно с отличным косметическим результатом.
Аногенитальные бородавки и кондиломы
Мета-анализ 2048 пациентов: рецидив 10,29% после ФДТ против 42,67% после CO2-лазера. Мета-анализ 32 РКИ (2538 пациентов, 2026) подтвердил данные для перианальных и интраанальных кондилом. При уретральных бородавках: рецидив 7,5% (ФДТ) против 24% (лазер) против 31% (топическая терапия).
Комбинация CO2-лазер + АЛК-ФДТ при генитальных бородавках даёт эффективность 95–100% со статистически значимым снижением рецидивов.
Резистентные и рецидивирующие бородавки
При бородавках, не ответивших на 2+ линий терапии, ФДТ предлагает принципиально иной механизм — не повторную деструкцию, а воздействие на вирус и иммунитет. Исследование 2026 года подтвердило эффективность кюретажа + АЛК-ФДТ даже после неудачи криотерапии, салициловой кислоты и лазера.
Комбинированные подходы: ФДТ + деструктивные методы
ФДТ + CO2-лазер
Наиболее изученная комбинация. CO2-лазер удаляет массу бородавки и гиперкератоз, ФДТ «добивает» субклинические очаги и активирует иммунитет. Мета-анализ 22 исследований (2048 пациентов): комбинация статистически значимо снижает рецидивы по сравнению с лазером в монорежиме. Фракционный CO2-лазер + МАЛ-ФДТ при подошвенных бородавках: микроканалы решают проблему доставки фотосенсибилизатора, клиренс 100% в 90% случаев за 2,2 сеанса.
ФДТ + криотерапия и дневная ФДТ
Криотерапия + ФДТ — менее изученный, но перспективный двухэтапный протокол: криодеструкция повреждает верхние слои бородавки, облегчая пенетрацию фотосенсибилизатора.
Дневная ФДТ (DL-PDT) — альтернатива для пациентов с низким болевым порогом. Используется естественный солнечный свет вместо LED, что радикально снижает боль. РКИ 2024 года (68 пациентов, бородавки кистей): отличный ответ через 24 недели — DL-PDT 66,7% против C-PDT 73,7% (различия незначимы), но DL-PDT значительно менее болезненна.
Безопасность, побочные эффекты и практические рекомендации
Управление болью и побочные эффекты
Боль во время облучения — основная жалоба (4–6 баллов по ВАШ). Методы снижения: уменьшение плотности мощности до 40–60 мВт/см², фракционное облучение (циклы «свет — пауза» по 30 секунд), воздушное охлаждение, DL-PDT. Подробнее — в статье Управление болью при ФДТ.
Другие побочные эффекты: эритема и отёк (89%), шелушение (80%). Редкие осложнения: пустулы (6%), эрозии (1,2%), инфекция (0,4%). Рубцевание при правильном протоколе — крайне редко.
Противопоказания и отбор пациентов
Абсолютные противопоказания к АЛК-ФДТ: порфирия, повышенная фоточувствительность, аллергия на фотосенсибилизатор. Относительные: приём фотосенсибилизирующих препаратов, беременность (данные о безопасности ограничены).
Идеальный кандидат для ФДТ бородавок — пациент с множественными, рецидивирующими или резистентными бородавками, особенно в зонах, где рубцевание нежелательно (лицо, кисти, аногенитальная область). Также ФДТ обоснована при подтверждённой персистенции ВПЧ — когда элиминация вируса является приоритетной клинической задачей.
Когда выбирать ФДТ
ФДТ оправдана при: рецидиве после 2+ линий деструктивной терапии; множественных бородавках (особенно плоских); локализации, требующей минимального рубцевания (лицо, кисти); аногенитальных бородавках с целью профилактики рецидивов; околоногтевых бородавках для сохранения ногтевого аппарата.
О выборе длины волны — в статье Длины волн в ФДТ: выбор света. Сравнение фотосенсибилизаторов — в материале Хлорин Е6 vs АЛК vs МАЛ.
Часто задаваемые вопросы
Какова эффективность ФДТ при бородавках по сравнению с криотерапией?
Мета-анализ 19 РКИ показал, что ФДТ превосходит криотерапию при плоских бородавках (P = 0,007) и сопоставима по эффективности при обыкновенных бородавках. Главное преимущество — частота рецидивов: 10–12% после ФДТ против 30–53% после криотерапии.
Сколько сеансов ФДТ необходимо для лечения бородавок?
Стандартный курс — 3–6 сеансов с интервалом 1–2 недели. При плоских бородавках результат часто достигается за 3–4 сеанса, при подошвенных может потребоваться 5–6 сеансов с предварительным кюретажем.
Болезненна ли ФДТ при лечении бородавок?
Умеренная боль во время облучения (4–6 баллов по ВАШ) — основная жалоба. Способы снижения: фракционное облучение, уменьшение мощности, охлаждение. DL-PDT — практически безболезненная альтернатива с сопоставимой эффективностью.
Можно ли применять ФДТ при подошвенных бородавках?
Да, с обязательным предварительным кюретажем гиперкератоза. Монотерапия даёт клиренс 56–87%, комбинация с фракционным CO2-лазером — до 100%.
Каковы преимущества ФДТ при аногенитальных бородавках?
Ключевое преимущество — низкий процент рецидивов: 10,29% после ФДТ против 42,67% после CO2-лазера (мета-анализ, 2048 пациентов). Комбинация CO2-лазер + АЛК-ФДТ обеспечивает эффективность 95–100% с максимальным снижением риска рецидива.
Какой фотосенсибилизатор оптимален для лечения бородавок?
5-АЛК (10–20%) — наиболее изученный вариант. МАЛ предпочтителен при комбинации с фракционным лазером. Хлорин Е6 — перспективный фотосенсибилизатор второго поколения (клиренс ВПЧ до 91–94%).
Оставляет ли ФДТ рубцы?
При соблюдении протокола — практически нет. Эритема (89%) и шелушение (80%) разрешаются самостоятельно за 5–7 дней.
Источники:
- Zheng Y, et al. Efficacy of photodynamic therapy for warts induced by HPV infection: A systematic review and meta-analysis. Photodiagnosis Photodyn Ther. 2022. PubMed
- Cao Y, et al. Topical photodynamic therapy for genital warts: Systematic review and meta-analysis. Translational Biophotonics. 2023. Wiley
- Recurrence rate of perianal and intra-anal genital warts treated with ALA-PDT: a meta-analysis. Front Reprod Health. 2026. Frontiers
- Bartosinska J, et al. A review of photodynamic therapy for the treatment of viral skin diseases. Clin Exp Dermatol. 2025. SAGE
- Photodynamic therapy in dermatology: established and new indications. Pharmaceutics. 2024. PMC
- Decrease recurrence rate of condylomata acuminata by photodynamic therapy combined with CO2 laser: meta-analysis. Dermatology. Karger
- Yao Y, et al. Chlorin e6 derivative-mediated photodynamic therapy for cervical and vaginal LSIL. Translational Biophotonics. 2023. Wiley
- Phototheranostics of cervical neoplasms with chlorin e6 photosensitizer. J Clin Med. 2022. PMC
- Impact of photodynamic therapy on cellular immune function in patients with cervical HPV infection. 2024. PubMed
- Clinical efficacy of curettage combined with ALA-PDT for recalcitrant acral warts. Photodiagnosis Photodyn Ther. 2026. ScienceDirect
- 5-ALA PDT combined with fractional CO2 laser for recalcitrant plantar warts. Photodiagnosis Photodyn Ther. 2024. ScienceDirect
- Conventional versus daylight photodynamic therapy for recalcitrant hand warts: RCT. 2024. PubMed
- Wart — StatPearls. NCBI Bookshelf