Три компонента — фотосенсибилизатор, свет и кислород — запускают каскад фотохимических реакций, уничтожающих патологические клетки без скальпеля и общей анестезии. Фотодинамическая терапия за последнее десятилетие вышла за рамки онкодерматологии: сегодня она применяется при акне, розацеа, фотостарении и вирусных дерматозах. Это руководство систематизирует механизм действия, выбор фотосенсибилизатора и источника света, протоколы облучения и доказательную базу ФДТ — всё, что нужно практикующему дерматологу для принятия клинических решений.
Как работает ФДТ: от фотосенсибилизатора до клеточной гибели
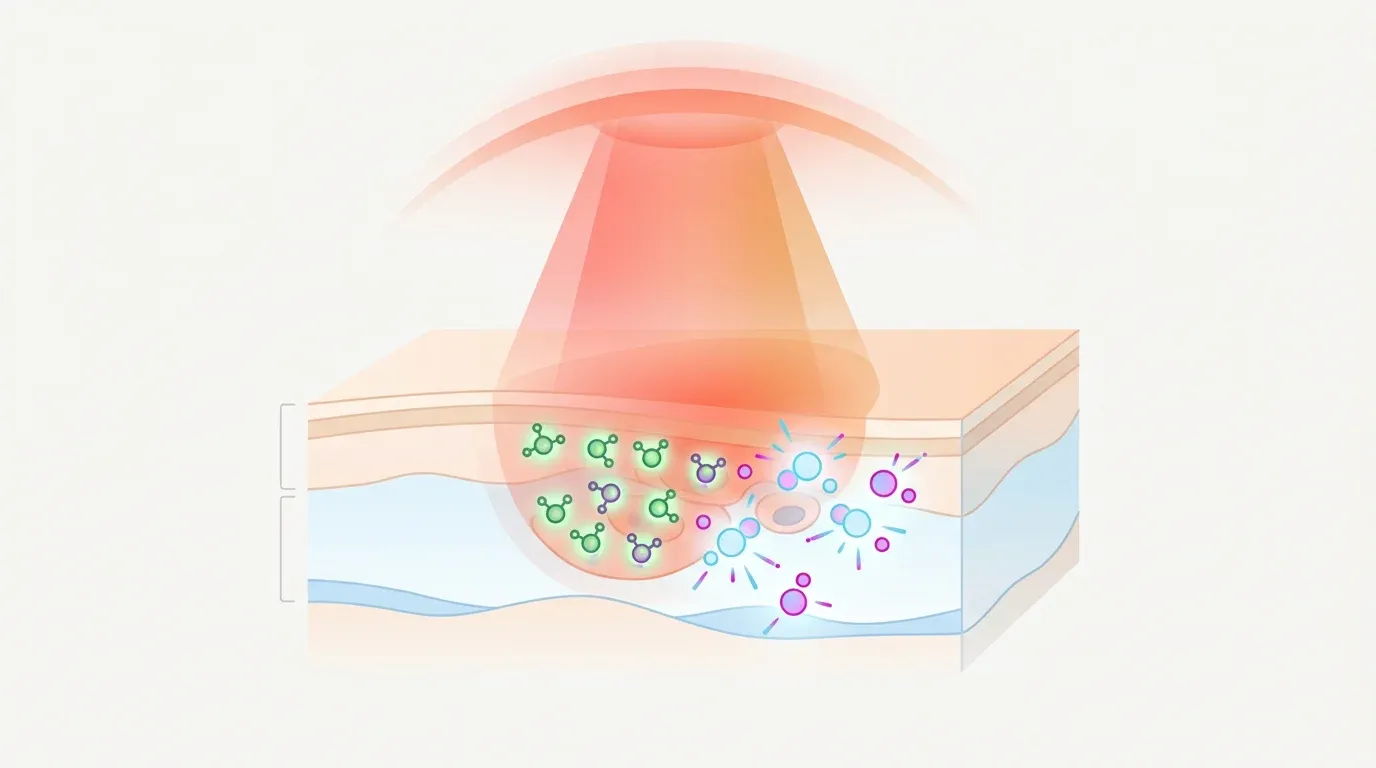
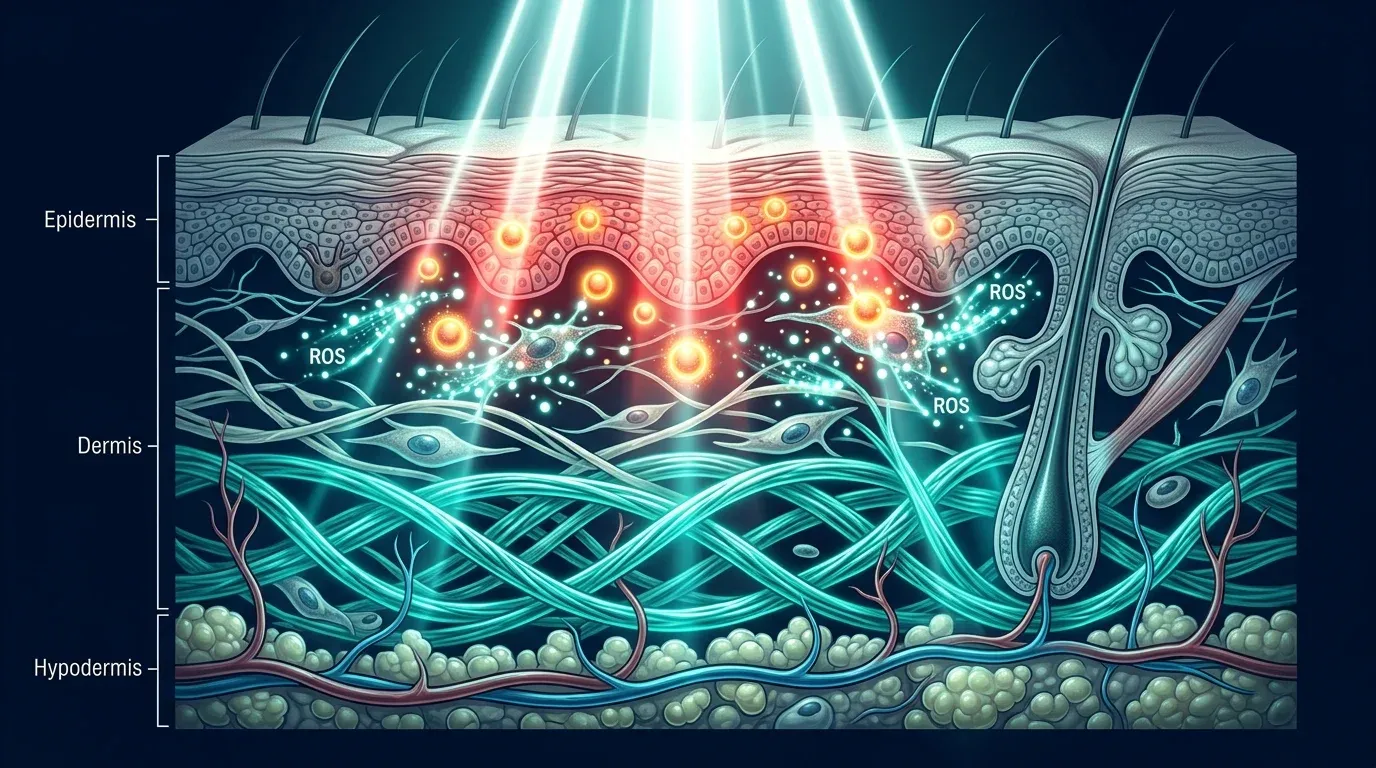
Фотодинамическая терапия основана на взаимодействии трёх элементов: фотосенсибилизирующего агента, света определённой длины волны и молекулярного кислорода в тканях. По отдельности ни один из компонентов не обладает значимым терапевтическим эффектом. Вместе они запускают фотохимические реакции двух типов.
Реакция типа I — фотосенсибилизатор в возбуждённом триплетном состоянии напрямую взаимодействует с биомолекулами (липиды мембран, белки, нуклеиновые кислоты), образуя свободные радикалы и супероксид-анион. Реакция типа II — энергия передаётся молекулярному кислороду с образованием синглетного кислорода (^1O2), главного цитотоксического агента ФДТ. Радиус действия синглетного кислорода не превышает 20 нм, а время жизни — около 40 нс. Это обеспечивает селективность: повреждение локализуется в клетках, накопивших фотосенсибилизатор.
Результат — три параллельных механизма уничтожения мишени:
- прямая гибель клеток (апоптоз при субпороговых дозах, некроз при высоких)
- повреждение микрососудов опухоли с последующей ишемией
- активация противоопухолевого иммунного ответа через высвобождение DAMPs
Соотношение реакций типа I и II зависит от концентрации кислорода, типа фотосенсибилизатора и флюенс-рейта облучения. В хорошо оксигенированных тканях доминирует тип II, при гипоксии — тип I.
Какие фотосенсибилизаторы используются в дерматологии?
Про-фотосенсибилизаторы: ALA и MAL
5-аминолевулиновая кислота (ALA) и метиловый эфир аминолевулиновой кислоты (MAL) — не фотосенсибилизаторы в классическом понимании. Они являются предшественниками протопорфирина IX (PpIX), который накапливается преимущественно в быстро пролиферирующих клетках благодаря ферментативному дисбалансу в пути биосинтеза гема.
ALA — гидрофильная молекула с ограниченным проникновением через интактный роговой слой. MAL — липофильный аналог, проникающий глубже и обеспечивающий более селективное накопление PpIX в опухолевых клетках. Стандартная экспозиция: 3 часа под окклюзией для обоих препаратов. Пик поглощения PpIX — 405 нм (полоса Соре) и 635 нм (Q-полоса).
Хлорины и бактериохлорины
Хлорин Е6 — представитель второго поколения фотосенсибилизаторов. Его ключевое преимущество — интенсивная Q-полоса поглощения в диапазоне 660-670 нм. Что это даёт на практике? Красный свет 660 нм проникает в ткани на 2-3 мм глубже, чем 405 нм. Квантовый выход синглетного кислорода у хлорина Е6 составляет 0,64-0,75 — выше, чем у ALA-индуцированного PpIX.
Бактериохлорины поглощают ещё дальше в ИК-диапазоне (720-780 нм), но пока не получили широкого распространения в дерматологической практике.
Фталоцианины и порфиразины
Фталоцианины — синтетические молекулы с поглощением в районе 670-700 нм, высокой фотостабильностью и длительным временем жизни триплетного состояния. Алюминий-фталоцианин и цинк-фталоцианин изучаются в контексте ФДТ кожных новообразований. Клиническое применение ограничено сложностью доставки в ткани.
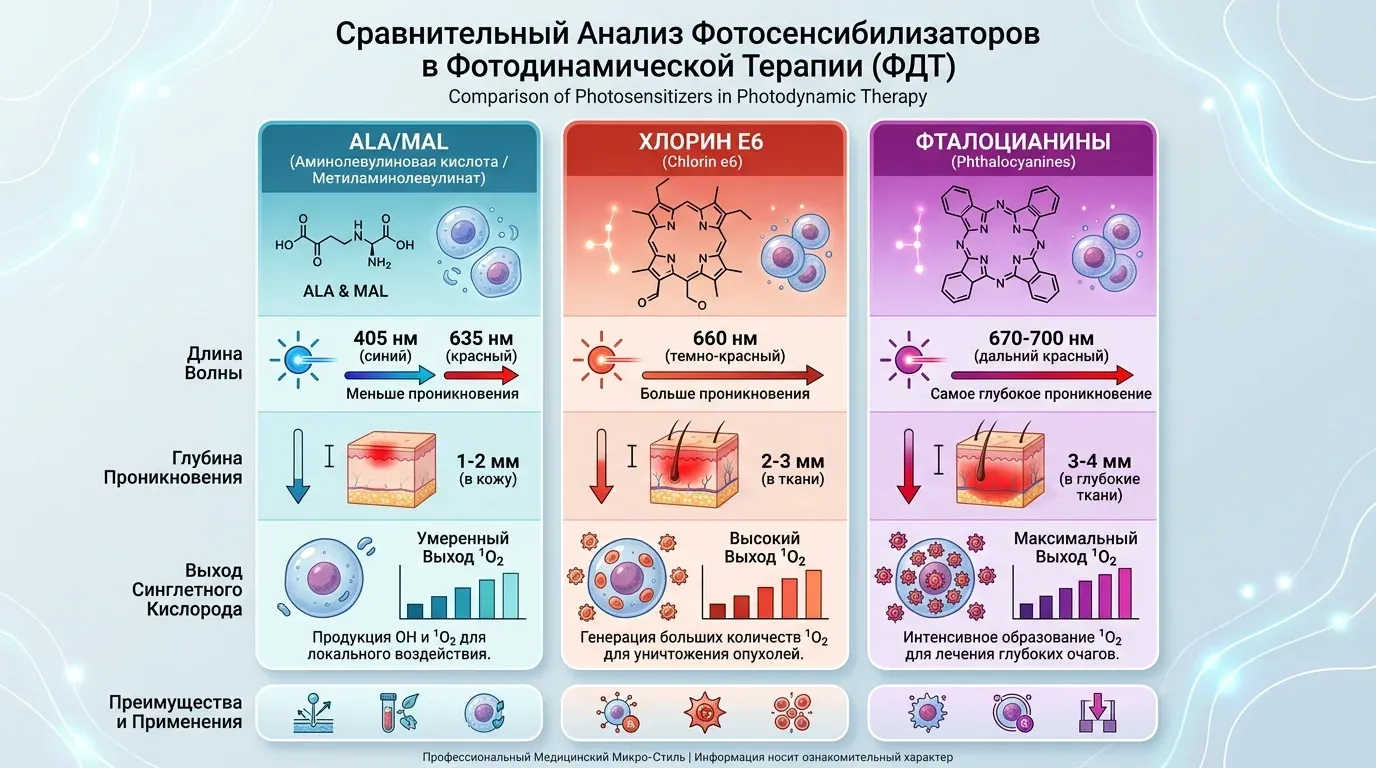
Сравнение фотосенсибилизаторов
| Параметр | ALA/MAL (→ PpIX) | Хлорин Е6 | Фталоцианины |
|---|---|---|---|
| Тип | Про-ФС | ФС II поколения | ФС II поколения |
| Пик поглощения | 405 / 635 нм | 660-670 нм | 670-700 нм |
| Глубина проникновения света | 1-2 мм (405 нм) | 2-3 мм | 3-4 мм |
| Квантовый выход ^1O2 | 0,54-0,59 | 0,64-0,75 | 0,45-0,67 |
| Селективность накопления | Высокая | Средняя | Низкая |
| Время экспозиции | 3 ч (стандарт) | 20-60 мин | 1-4 ч |
| Одобренные показания | AK, sBCC, Боуэна | Дерматология, онкология | Исследования |
Источники света: LED, лазер, IPL — что выбрать?
Три основных типа источников в дерматологической ФДТ — светодиодные (LED) панели, лазеры и системы интенсивного импульсного света (IPL). Каждый имеет свою нишу.
LED-панели — рабочая лошадка клинической ФДТ. Они обеспечивают равномерное облучение большой площади (до 80 см2 за сеанс), доступны по цене, не требуют специального обучения. Типичные длины волн: 405 нм (синий, для PpIX по полосе Соре), 630-635 нм (красный, стандарт для ALA/MAL-PDT) и 660 нм (для хлоринов). Флюенс-рейт LED-устройств: 50-150 мВт/см2.
Диодные лазеры — монохроматический когерентный свет. Преимущества: точный контроль длины волны и дозы, возможность фокусировки на малых площадях. Применяются для одиночных образований — базалиома, болезнь Боуэна, резистентные бородавки. Минусы: высокая стоимость, ограниченная площадь облучения за сеанс, потребность в обучении персонала.
IPL — широкополосный некогерентный свет (500-1200 нм с фильтрами). Используется реже: меньшая предсказуемость дозы, но удобен для фотоомоложения в комбинации с ALA/MAL, когда PpIX активируется спектром видимого света. Подробнее о выборе оборудования — в статье «Как выбрать аппарат для ФДТ в косметологии».
Клинические показания: от актинического кератоза до фотоомоложения
Предраковые состояния и немеланомный рак кожи
Актинический кератоз (AK) — эталонное показание для ФДТ. Метаанализы фиксируют полный клиренс одиночных AK в 69-93% случаев после одного-двух сеансов ALA/MAL-PDT. При полевой канцеризации ФДТ обрабатывает всю зону повреждения, а не только видимые очаги — преимущество перед криодеструкцией.
Поверхностная базалиома (sBCC) — полный ответ в 73-97% случаев, рецидивы через 5 лет у 22% (против 4% при хирургическом иссечении). Косметический результат ФДТ превосходит хирургию и криотерапию, что определяет её нишу при множественных очагах и локализации на лице.
Болезнь Боуэна (плоскоклеточный рак in situ) — клиренс 80-100% при двух сеансах с интервалом в неделю.
Акне и постакне
ФДТ при воспалительном акне II-III степени — альтернатива системным ретиноидам для пациентов с противопоказаниями или непереносимостью. Систематический обзор 2025 года подтверждает: MAL-PDT снижает количество воспалительных элементов на 74-85% к 20-й неделе (2-4 сеанса). Механизм — фотодеструкция *P. acnes* и повреждение сальных желёз.
Более детальный разбор протоколов — в статье «ФДТ при акне: механизм действия, протоколы и результаты». О применении при рубцах постакне читайте в материале о ФДТ при атрофических рубцах.
Розацеа и сосудистые дерматозы
ФДТ при эритематозно-телеангиэктатической и папулопустулёзной розацеа — перспективное направление. Фотосенсибилизатор + красный свет воздействуют на воспалительный компонент и *Demodex folliculorum*. Клинические исследования показывают снижение выраженности эритемы и количества папулопустул, хотя масштабных рандомизированных исследований пока недостаточно.
Подробнее — в статье «Купероз и ФДТ: можно ли уменьшить покраснение». О связи демодекоза и ФДТ — в отдельном материале.
Фотоомоложение и хроностарение
ФДТ-фотоомоложение (фотодинамическое омоложение) — субпороговое воздействие, направленное не на уничтожение клеток, а на стимуляцию неоколлагеногенеза, ремоделирование дермы и выравнивание пигментации. Низкие концентрации ALA или хлорина Е6 с коротким временем экспозиции (15-30 мин), невысокий флюенс. Результат: уменьшение мелких морщин, улучшение текстуры и цвета кожи, коррекция лентиго.
Механизмы и результаты подробно разобраны в статье «Фотоомоложение: методы, механизмы, доказательная база».
Дозиметрия и протоколы: параметры облучения на практике
Эффективность ФДТ напрямую зависит от четырёх параметров: концентрации фотосенсибилизатора, времени его экспозиции, флюенса (общая доза света, Дж/см2) и флюенс-рейта (мощность облучения, мВт/см2).
Стандартный протокол ALA/MAL-PDT (актинический кератоз, Европа):
- Подготовка: кюретаж или микродермабразия очагов
- Нанесение ALA 20% или MAL 16% под окклюзию — 3 часа
- Облучение: LED 630 нм, флюенс 37 Дж/см2, флюенс-рейт 62 мВт/см2
- Длительность облучения: ~10 мин
- Повторный сеанс через 7-14 дней при необходимости
Рандомизированное исследование JEADV 2025 года показало: снижение флюенс-рейта до 31 мВт/см2 (при сохранении общей дозы 37 Дж/см2 за счёт удлинения времени облучения) уменьшает болевой синдром без потери эффективности. Практический вывод: при выраженной болезненности — удваивайте время облучения, вдвое снижая интенсивность.
Daylight PDT (дневная ФДТ) — протокол, при котором источником света служит естественный дневной свет. Нанесение MAL, 30 мин экспозиции в помещении, затем 2 часа на открытом воздухе (минимум 30 клк). Боль минимальна, эффективность при тонких AK сопоставима с классической ФДТ.
Протокол хлорин Е6 (косметология):
- Нанесение геля с хлорином Е6 (0,35-0,5%) — 20-30 мин
- Облучение LED 660 нм, флюенс 20-40 Дж/см2
- Курс: 4-6 сеансов с интервалом 7-10 дней
Кому назначать ФДТ, а кому нет? Отбор пациентов и противопоказания
Абсолютные противопоказания:
- порфирия и нарушения порфиринового обмена
- документированная гиперфоточувствительность
- аллергия на ALA, MAL или другой используемый фотосенсибилизатор
- беременность и лактация (недостаточно данных по безопасности)
Относительные противопоказания (решение индивидуально):
- активный herpes simplex в зоне обработки — профилактика валацикловиром за 48 часов
- выраженная иммуносупрессия — повышен риск рецидивов при злокачественных образованиях
- фотодерматозы (красная волчанка, полиморфный фотодерматоз) — риск обострения
- глубокий инвазивный рак — ФДТ не замена хирургии при нодулярной и морфеаформной BCC
Идеальный кандидат для ФДТ в онкодерматологии — пациент с множественными поверхностными очагами, полевой канцеризацией или с локализацией на косметически значимых зонах. В косметологии — пациент с воспалительным акне, резистентным к топической терапии, или с признаками хроно- и фотостарения.
Побочные эффекты и как с ними справляться
Боль — главный ограничивающий фактор ФДТ. Пик болезненности приходится на 3-10 минуту облучения. Интенсивность варьирует от умеренного жжения до выраженной боли, требующей прекращения сеанса. Причина — фотоактивация ноцицепторов и локальное выделение провоспалительных медиаторов.
Стратегии управления болью:
- снижение флюенс-рейта (31 вместо 62 мВт/см2)
- принудительное воздушное охлаждение зоны облучения
- предварительная аппликация лидокаин-прилокаиновой смеси (EMLA)
- нервные блокады при обширных зонах (лоб, скальп)
- дробное облучение: 2-3 фракции с перерывами по 30-60 с
Ожидаемые ранние реакции (1-7 дней): эритема (100% пациентов), отёк (60-80%), шелушение (70-90%), формирование корок при онкологических показаниях, пустулы при акне. Все реакции транзиторные и разрешаются без рубцевания.
Редкие побочные эффекты: контактная аллергия на ALA/MAL (единичные случаи), транзиторная гипо- или гиперпигментация (3-5%, чаще у пациентов с фототипом III-IV), уртикарная реакция.
Долгосрочная безопасность подтверждена: нет доказательств кумулятивной токсичности, фотоканцерогенного риска или мутагенности.
Что говорит доказательная база: ключевые цифры
| Показание | Полный клиренс | Источник | Сравнение |
|---|---|---|---|
| Актинический кератоз (тонкий) | 89-93% | JAAD 2025 | Криодеструкция: 75-82% |
| Актинический кератоз (гиперкератотический) | 69-78% | StatPearls | Криодеструкция: 68% |
| Поверхностная BCC | 73-97% | CCID | Хирургия: 96-99% (5 лет) |
| Болезнь Боуэна | 80-100% | StatPearls | 5-FU: 67-83% |
| Акне (воспалительные элементы) | -74-85% к 20 нед | Syst. Rev. 2025 | Доксициклин + адапален: −52% |
| Фотоомоложение (текстура, пигментация) | улучшение у 80-90% | CCID | IPL: сопоставимо |
ФДТ проигрывает хирургии по рецидивам при BCC (22% vs 4% за 5 лет), но выигрывает по косметическому результату и возможности обработки обширных зон. При актиническом кератозе ФДТ — один из наиболее эффективных методов с лучшим косметическим исходом.
Часто задаваемые вопросы
Можно ли сочетать ФДТ с фракционным лазером? Да. Фракционное лазерное воздействие перед ФДТ создаёт микроканалы, улучшающие пенетрацию фотосенсибилизатора. Это повышает эффективность при гиперкератотических AK и рубцах постакне. Подробнее — в статье «ФДТ после лазерной шлифовки».
Сколько сеансов ФДТ нужно для результата? Зависит от показания. Актинический кератоз: 1-2 сеанса. Поверхностная BCC: 2 сеанса с интервалом 7 дней. Акне: курс 4-6 сеансов. Фотоомоложение: 4-6 сеансов каждые 7-10 дней. Повторный курс — через 3-6 месяцев при необходимости.
Есть ли сезонные ограничения для проведения ФДТ? Классическая ФДТ с LED — нет, можно проводить круглогодично при условии фотозащиты после процедуры (48-72 часа). Daylight PDT — зависит от широты и сезона, необходим уровень освещённости минимум 30 клк. В средней полосе России выполнима с мая по сентябрь.
Чем ФДТ отличается от фотобиомодуляции (LED-терапии без фотосенсибилизатора)? Принципиально. ФДТ — фотохимическая реакция с образованием цитотоксического синглетного кислорода, вызывающая гибель клеток. Фотобиомодуляция — низкоинтенсивное облучение без фотосенсибилизатора, стимулирующее митохондриальную активность и репарацию. Разные механизмы, разные показания.
Как долго сохраняется фоточувствительность после ФДТ? При топическом нанесении ALA/MAL — 24-48 часов. При системном введении фотосенсибилизаторов (в онкологии) — до 4-6 недель. В дерматологической практике с топическими препаратами достаточно фотозащиты в течение 48 часов после процедуры.
Какова реальная стоимость внедрения ФДТ в клинику? Минимальный набор: LED-панель (630 или 660 нм) + расходные материалы (фотосенсибилизатор, окклюзионные повязки). Инвестиция окупается за 15-25 процедур в зависимости от региона и ценовой политики. Лазерное оборудование существенно дороже, но расширяет возможности при малых очагах.
- 1Wang JY, et al. Photodynamic Therapy: Clinical Applications in Dermatology. J Am Acad Dermatol. 2025 Feb.
- 2Qureshi S, et al. Photodynamic Therapy in Acne Vulgaris: A Systematic Review. J Cutan Med Surg. 2025;29(1):12034754241291031.
- 3Tanew A, et al. Impact of light dose and fluence rate on ALA-PDT for actinic keratoses. J Eur Acad Dermatol Venereol. 2025.
- 4Morton CA, et al. European Dermatology Forum guidelines on topical photodynamic therapy. Br J Dermatol. 2019;180(4):755-770.
- 5Wulf HC. Safety guidelines for PDT of cutaneous lesions. Br J Dermatol. 2014;170(1):42-47.
- 6Photodynamic Therapy for Dermatologic Conditions. StatPearls [Internet]. NCBI Bookshelf.
- 7AAPM Task Group Report 274: Fluence rate dosimetry for photodynamic therapy. Med Phys. 2025.