Розацеа поражает 5–10% европейской популяции, но лечение часто назначается по устаревшим схемам. С 2017 года международные консенсусы NRS и ROSCO отказались от деления на четыре субтипа и перешли к фенотипическому подходу: врач оценивает конкретные проявления — эритему, папулы, телеангиэктазии, фимы — и подбирает терапию прицельно. Ниже — алгоритм ступенчатого лечения с дозировками, данными мета-анализов 2024–2025 годов и местом каждого метода в клинической практике.
Эпидемиология: кто болеет и почему это недооценивают
Пик заболеваемости приходится на 30–50 лет. Женщины болеют чаще, но у мужчин выше риск фиматозных форм — ринофима остается преимущественно мужской проблемой. Фототипы I–II по Фитцпатрику составляют группу максимального риска, хотя розацеа встречается и у пациентов с более темной кожей, где диагноз ставится позже из-за маскировки эритемы.
Влияние на качество жизни сопоставимо с псориазом: более 75% пациентов отмечают снижение самооценки, 41% — избегание социальных контактов (данные NRS).
Патогенез: каскад, который объясняет логику терапии
Врожденный иммунитет и ось кателицидинов
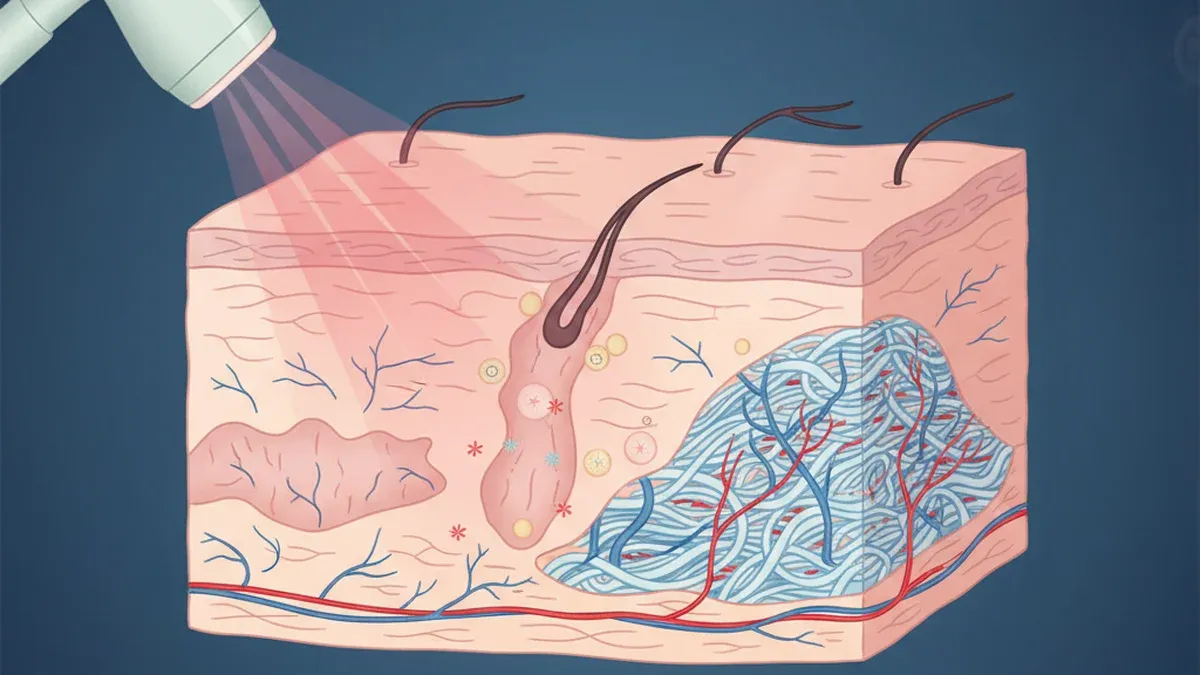
Центральное звено патогенеза — аберрантная активация врожденного иммунитета. Триггеры (УФ-излучение, Demodex folliculorum, перепады температур, стресс) активируют TLR2 на кератиноцитах. Это запускает цепочку: повышение калликреин-связанной пептидазы KLK5 → аномальный процессинг кателицидина в пептид LL-37 → активация тучных клеток через рецептор MRGPRX2 (Gallo et al., JAAD 2018, PMID 29089180).
LL-37 провоцирует нейрогенное воспаление, стимулирует ангиогенез через VEGF и усиливает хемотаксис нейтрофилов. Розацеа — не просто «покраснение», а самоподдерживающийся воспалительный каскад.
Нейрогенное воспаление и TRPV-каналы
Рецепторы TRPV1 и TRPV4 на сенсорных нейронах кожи лица реагируют на тепло, капсаицин, алкоголь и высвобождают субстанцию P и CGRP — нейропептиды, вызывающие вазодилатацию и отек (Geng et al., J Cutan Med Surg 2024). Отсюда характерный флашинг и гиперреактивность к безобидным для здоровой кожи стимулам.
Demodex folliculorum — сопутствующий фактор или триггер?
Плотность Demodex на коже пациентов с папуло-пустулезной розацеа в 5–10 раз превышает норму. Хитин клеща активирует TLR2, замыкая порочный круг воспаления. И именно с этим связана эффективность ивермектина: он одновременно устраняет клеща и подавляет воспаление. Подробнее о роли Demodex и методах его элиминации — в статье о демодекозе и ФДТ.
Как классифицировать розацеа по современным стандартам?
Классическая система NRS 2002 — почему она устарела
Четыре субтипа (эритемато-телеангиэктатический, папуло-пустулезный, фиматозный, окулярный) были удобны для описания в учебнике. На практике у одного пациента сочетались признаки двух-трех субтипов, а степень тяжести оставалась неясной.
Фенотипический подход (NRS 2017, ROSCO 2017/2019)
Консенсус ROSCO (Tan et al., BJD 2017, PMID 27718519) и обновление NRS 2017 предложили принципиально другую логику. Вместо субтипов — перечень фенотипов, каждый из которых требует отдельного терапевтического решения.
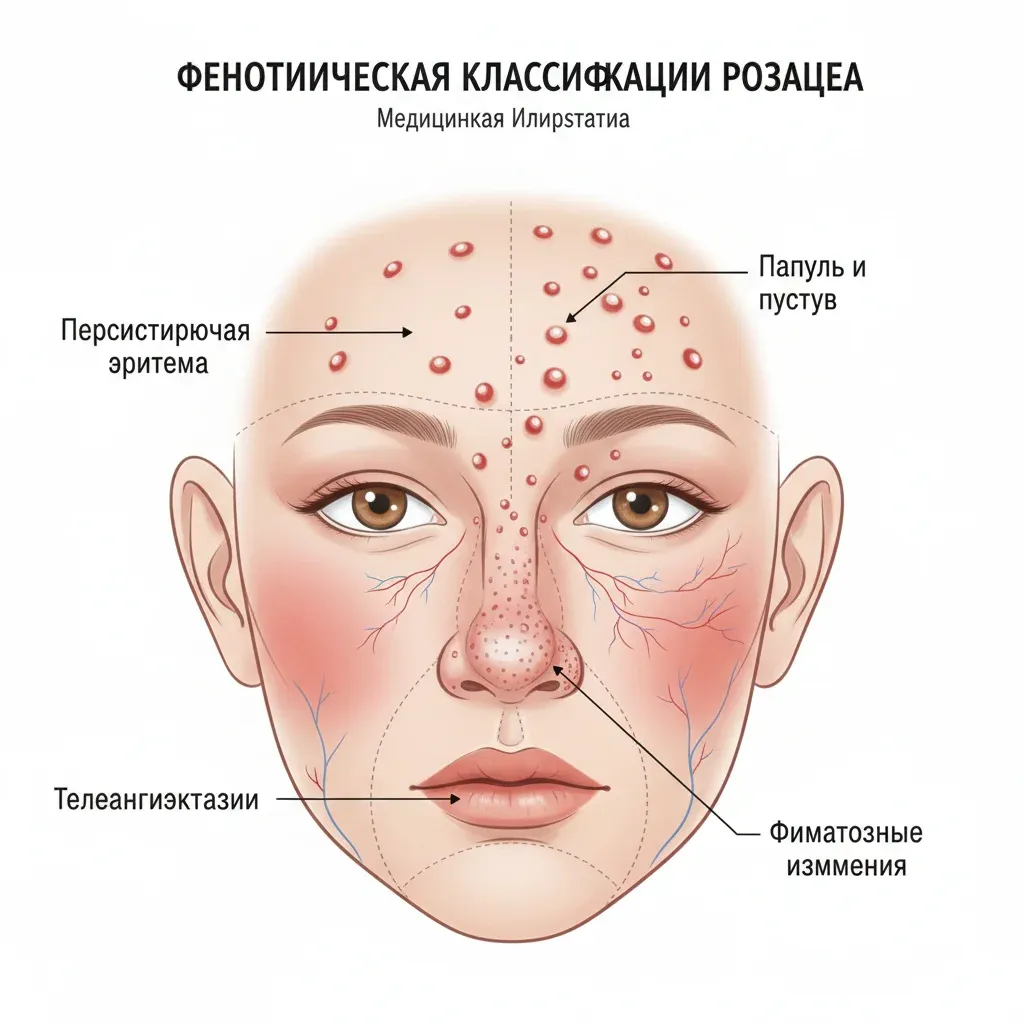
Диагностические фенотипы (достаточно одного для постановки диагноза):
- Персистирующая центрофациальная эритема с периодическими обострениями
- Фиматозные изменения (утолщение кожи, бугристость, особенно на носу)
Мажорные фенотипы (для диагноза нужна комбинация двух и более):
- Транзиторная эритема (флашинг)
- Папулы и пустулы
- Телеангиэктазии
- Окулярные проявления (блефарит, конъюнктивит, халязион)
Минорные фенотипы: жжение, покалывание, отечность, сухость кожи.
У пациента папулы, телеангиэктазии и эритема? Три направления терапии параллельно — не ждать, пока один «субтип» перейдет в другой.
Российские клинические рекомендации
Действующие КР РОДВК (КР 868) формально сохраняют субтипную классификацию, но уже упоминают фенотипический подход. На практике российские дерматологи все активнее ориентируются на ROSCO 2019 (Schaller et al., BJD 2020, PMID 31392722) — особенно при выборе терапии.
Ступенчатая терапия розацеа: алгоритм для практикующего врача
Ступень 0 — базовый уход и элиминация триггеров
Этот этап назначается всем без исключения, но часто проходит «мимо» назначений. Барьерная косметика с церамидами и ниацинамидом, SPF 30+ ежедневно, отказ от агрессивных очищающих средств. Пациенту стоит вести дневник триггеров хотя бы 2–3 недели: отмечать реакцию на алкоголь, острую пищу, перепады температур, стресс, физическую нагрузку.
Без этой ступени эффективность медикаментозной терапии снижается.
Ступень 1 — топическая монотерапия
Ивермектин 1% крем — первая линия при папулах и пустулах. Наносится 1 раз в день, курс 16 недель. По данным мета-анализа (JAAD 2025), редукция воспалительных элементов составляет 83% против 73,7% у метронидазола. Показатель IGA success (чистая/почти чистая кожа) — 84,9% для ивермектина и 75,4% для метронидазола. Двойной механизм действия: антипаразитарный (Demodex) и противовоспалительный.
Метронидазол 0,75–1% — 2 раза в день, альтернатива при непереносимости ивермектина. Эффективен, но проигрывает по числовым показателям.
Азелаиновая кислота 15% гель — 2 раза в день, работает при папуло-пустулезных и эритематозных формах. Преимущество — возможность длительного применения без развития резистентности.
Бримонидин 0,33% гель — для контроля эритемы. Начинает действовать через 30 минут, эффект длится 8–12 часов. Но есть ограничение: у части пациентов после отмены развивается ребаунд-эритема, превышающая исходную. Оксиметазолин 1% крем — аналог с более мягким профилем побочных эффектов.
| Препарат | Режим | Основное показание | Особенности |
|---|---|---|---|
| Ивермектин 1% | 1 р/д, 16 нед | Папулы, пустулы | Первая линия, IGA success 84,9% |
| Метронидазол 0,75–1% | 2 р/д, 12–16 нед | Папулы, пустулы | Альтернатива ивермектину |
| Азелаиновая кислота 15% | 2 р/д, длительно | Папулы, эритема | Длительная терапия без резистентности |
| Бримонидин 0,33% | 1 р/д | Эритема | Быстрый эффект, риск ребаунда |

Ступень 2 — системная терапия
Доксициклин 40 мг MR (модифицированного высвобождения) — ключевой препарат, который российские врачи назначают реже, чем следует. Субантимикробная доза не оказывает антибактериального действия и не вызывает антибиотикорезистентности. Механизм — подавление матриксных металлопротеиназ и провоспалительных цитокинов. Курс до 16 недель. По данным мета-анализа (JDDG 2020, PMID 32989925), субантимикробный доксициклин снижает число воспалительных элементов с уровнем эффекта, сопоставимым с полными антибактериальными дозами, но без побочных эффектов со стороны ЖКТ и без давления на микробиом.
При среднетяжелых и тяжелых формах — доксициклин 100–200 мг/сут на 8–12 недель. Антибактериальная доза оправдана при выраженном воспалении, но курс должен быть ограничен.
Миноциклин MR 40 мг (Emrosi) — одобрен FDA в ноябре 2024 года. В клинических испытаниях продемонстрировал статистически превосходство над доксициклином 40 мг по показателю IGA success. Пока не зарегистрирован в РФ, но заслуживает внимания как перспективный вариант для рефрактерных случаев.
Изотретиноин 0,1–0,3 мг/кг — назначается off-label при тяжелых, рефрактерных формах розацеа и фиматозных изменениях. Низкие дозы эффективны и лучше переносятся, чем стандартные «акне-дозы». Требует стандартного мониторинга (липидный профиль, печеночные ферменты, контрацепция у женщин).
Когда переходить к аппаратным методам лечения розацеа?
Аппаратные методы занимают третью ступень, но это не значит «последнее средство». При телеангиэктазиях и резидуальной эритеме, не отвечающей на топическую терапию, аппаратное лечение — это метод выбора, а не запасной план.
IPL (интенсивный импульсный свет) с фильтрами 500–600 нм — золотой стандарт при эритеме и телеангиэктазиях. Курс 3–5 сеансов с интервалом 3–4 недели. Мета-анализ 2024 года (Zhai et al., J Cosmet Dermatol) показал: IPL превосходит PDL по показателю >75% clearance сосудистого компонента.
PDL (импульсный лазер на красителе) 585/595 нм — эффективен при крупных единичных телеангиэктазиях. Точечное воздействие, минимальная зона повреждения.
CO2 / Er:YAG лазер — хирургический метод при ринофиме и других фиматозных изменениях. Позволяет ремоделировать контур носа. Комбинируется с предварительным курсом изотретиноина.
ФДТ с аминолевулиновой кислотой (ALA) или метиламинолевулинатом (MAL) — перспективный метод при папуло-пустулезной розацеа. Тройной механизм: антимикробный (элиминация Demodex и P. acnes), противовоспалительный и антиангиогенный. Систематический обзор 2022 года (PMID 35470124) проанализировал 9 исследований: в одном из них 10 из 17 пациентов достигли полной или почти полной ремиссии, длившейся от 3 месяцев до 2 лет.
Протокол ФДТ при розацеа: ALA 20% или MAL, экспозиция 1–3 часа, облучение красным светом 630 нм или IPL. Ограничение — малое число рандомизированных контролируемых испытаний. Нужна стандартизация протоколов, но клинический потенциал метода очевиден. О применении ФДТ при сосудистых патологиях кожи подробнее — в материале о куперозе и ФДТ. Роль ФДТ в лечении демодекоз-ассоциированных дерматозов описана в отдельной статье.
Комбинированные схемы: как сочетать препараты
Рекомендации ROSCO 2019 прямо указывают: при наличии нескольких фенотипов у одного пациента можно и нужно назначать параллельную терапию.
Рабочие комбинации:
- Ивермектин 1% + доксициклин 40 мг MR — топический агент на Demodex и локальное воспаление, системный — на общий воспалительный фон
- Топический препарат + IPL — сначала купировать воспаление, затем аппаратная коррекция сосудов
- Тройные комбинации — исследуются в 2025 году, первые данные указывают на синергизм
Если первая линия терапии не дает результата через 8–12 недель — добавление второго агента предпочтительнее переключения на другой монопрепарат.
Особые клинические ситуации
Окулярная розацеа
Встречается у 50–70% пациентов, но диагностируется менее чем в 20% случаев. Жжение, ощущение «песка», рецидивирующий блефарит, халязионы — все это может быть окулярной розацеа. При подозрении — направление к офтальмологу. Терапия: доксициклин 40–100 мг (ключевой препарат), искусственные слезы без консервантов, гигиена век с теплыми компрессами.
Фиматозная розацеа
Изотретиноин 0,1–0,3 мг/кг останавливает прогрессирование фиматозных изменений, но не устраняет уже сформировавшийся избыток тканей. Для коррекции контура — CO2 или Er:YAG лазер. Оптимально: курс изотретиноина → хирургическая/лазерная коррекция → поддерживающая топическая терапия.
Гранулематозная розацеа
Редкая форма, требующая дифференциальной диагностики с саркоидозом кожи и периоральным дерматитом (а также себорейным дерматитом лица). Гистологическое исследование обязательно. Изотретиноин — препарат выбора. Доксициклин менее эффективен, чем при папуло-пустулезной форме.
Место ФДТ в терапии розацеа
Механизм действия ФДТ при розацеа тройной. Антимикробный: фотосенсибилизатор накапливается в Demodex и P. acnes, синглетный кислород вызывает гибель микроорганизмов. Противовоспалительный: подавление провоспалительных цитокинов. Антиангиогенный: повреждение эндотелия патологических сосудов.
Систематический обзор 2022 года объединил 9 исследований (выборки от 1 до 30 пациентов): длительная ремиссия (3 месяца — 2 года), снижение потребности в других препаратах. Уровень доказательности пока ограничен — нужны многоцентровые РКИ. Но для клинициста ФДТ — обоснованный вариант при папуло-пустулезной розацеа, резистентной к стандартной терапии, особенно при сочетании с демодекозом. Протоколы ФДТ при куперозе — в отдельной публикации.
FAQ: частые вопросы врачей о лечении розацеа
Когда направлять пациента на аппаратное лечение?
При телеангиэктазиях, не отвечающих на топическую терапию в течение 12 недель. При резидуальной эритеме после купирования папуло-пустулезного компонента. При фиматозных изменениях — сразу, параллельно с медикаментозной терапией.
Как долго можно применять субантимикробный доксициклин 40 мг?
Доказанная безопасность — до 16 недель в клинических исследованиях. На практике курсы продлевают до 6–12 месяцев при хорошей переносимости. Субантимикробная доза не вызывает антибиотикорезистентности и не нарушает кишечную микрофлору — это принципиальное отличие от стандартных доз 100–200 мг.
Можно ли комбинировать ивермектин и азелаиновую кислоту?
Да. Ивермектин утром, азелаиновая кислота вечером — рабочая схема при выраженной папуло-пустулезной розацеа с эритематозным компонентом. Данные по этой комбинации ограничены, но клинический опыт подтверждает эффективность.
Когда рассматривать назначение изотретиноина?
При неэффективности комбинации топической и системной терапии (доксициклин + ивермектин) в течение 16 недель. При фиматозных изменениях. При гранулематозной розацеа. Низкие дозы (0,1–0,3 мг/кг) предпочтительнее стандартных.
Что говорит доказательная медицина о роли диеты?
Алкоголь, острая пища, горячие напитки — доказанные триггеры флашинга через активацию TRPV1. Элиминационная диета не требуется. Рекомендация — индивидуальный дневник триггеров: пациент выявляет свои провоцирующие факторы за 2–3 недели и избегает именно их.
Есть ли преимущества миноциклина MR над доксициклином 40 мг?
По данным регистрационных исследований Emrosi (FDA, 2024), миноциклин MR 40 мг показал статистически лучший IGA success. Препарат пока не зарегистрирован в России. Для российских пациентов доксициклин 40 мг MR остается стандартом.
Как выбрать между IPL и PDL при телеангиэктазиях?
Мета-анализ 2024 года (Zhai et al.) показал преимущество IPL в достижении >75% clearance сосудистого компонента. IPL предпочтителен при диффузной эритеме и множественных мелких телеангиэктазиях. PDL 585/595 нм — при крупных единичных сосудах.
Выводы для практики
Фенотипический подход — не академическая мода, а рабочий инструмент. Врач оценивает конкретные проявления у конкретного пациента и подбирает терапию по принципу «фенотип → агент → ступень». Алгоритм укладывается в четыре уровня: базовый уход → топическая терапия (ивермектин как первая линия) → системная терапия (доксициклин 40 мг MR) → аппаратные методы (IPL, ФДТ, лазер).
Переход между ступенями — не обязательно последовательный. При телеангиэктазиях IPL может быть назначен на первом же приеме. При фиматозных формах изотретиноин и лазер стартуют параллельно. И каждая ступень усилена базовым уходом — тем самым «нулевым» этапом, который слишком часто игнорируется.
- 1Gallo R.L. et al. Standard classification and pathophysiology of rosacea: The 2017 update by the National Rosacea Society Expert Committee. JAAD 2018. PMID 29089180
- 2Tan J. et al. Updating the diagnosis, classification and assessment of rosacea: recommendations from the global ROSacea COnsensus (ROSCO) panel. BJD 2017. PMID 27718519
- 3Schaller M. et al. Recommendations for rosacea diagnosis, classification and management: update from the global ROSacea COnsensus 2019 panel. BJD 2020. PMID 31392722
- 4Clanner-Engelshofen B.M. et al. S2k guideline: Rosacea. JDDG 2022
- 5Photodynamic therapy in the treatment of rosacea: A systematic review. Photodiagnosis Photodyn Ther 2022. PMID 35470124
- 6Zhai Y. et al. Meta-Analysis of the Efficacy of Intense Pulsed Light and Pulsed-Dye Laser Therapy in the Management of Rosacea. J Cosmet Dermatol 2024
- 7Efficacy of Widely Used Topical Drugs for Rosacea: A Systematic Review and Meta-Analysis. JAAD 2025
- 8Evaluation of the efficacy of subantimicrobial dose doxycycline in rosacea: a systematic review and meta-analysis. JDDG 2020. PMID 32989925
- 9Geng S. et al. Rosacea: Pathogenesis and Therapeutic Correlates. J Cutan Med Surg 2024
- 10Signaling pathways and targeted therapy for rosacea. Frontiers in Immunology 2024
- 11FDA Approves Emrosi Extended Release Minocycline for Rosacea. AARS 2024
- 12Розацеа — Клинические рекомендации РФ (КР 868, РОДВК)