Себорейный дерматит (СД) лица — хроническое воспалительное заболевание, а не косметический дефект. Попытки купировать активную фазу исключительно космецевтикой приводят к хронизации процесса и снижению качества жизни пациента. Граница между уходом и терапией определяется конкретными клиническими критериями: стойкая эритема, инфильтрация, зуд. Ниже — алгоритм принятия решений, ступенчатая схема лечения с дозировками и новейшие данные по рофлумиласту и фотодинамической терапии, опирающиеся на исследования 2024-2025 годов.
Патогенез себорейного дерматита лица: что изменилось в понимании
Триада «Malassezia — себум — иммунный ответ»
Долгое время липофильные грибы Malassezia spp. считались единственной причиной СД. Сейчас позиция другая: *иммунная дисрегуляция первична, а Malassezia — триггер. Присутствие гриба само по себе не вызывает болезнь. Симптоматика формируется при сочетании трёх факторов: гиперколонизации Malassezia (преимущественно M. restricta и M. globosa*), изменённого липидного профиля себума и дефектного иммунного ответа.
Механизм запуска: дрожжи не способны самостоятельно синтезировать липиды и гидролизуют триглицериды кожного сала с помощью собственных липаз. На поверхности кожи остаётся олеиновая кислота — она проникает через роговой слой, повреждает барьер и запускает воспалительный каскад. Параллельно при СД снижается уровень сквалена и церамидов.
Почему Malassezia — триггер, а не причина
Кератиноциты и клетки Лангерганса распознают метаболиты гриба через рецепторы TLR2 и Dectin-2. Далее активируется сигнальный путь MyD88/NF-kB, включается NLRP3-инфламмасома. Результат — массивный выброс провоспалительных цитокинов: IL-1beta, IL-6, IL-8, IL-18.
Т-лимфоциты поляризуются по путям Th1, Th17 и Th22. Клинически это проявляется эритемой, инфильтрацией и гиперпролиферацией эпидермиса — тем самым шелушением, которое пациенты принимают за «сухость кожи». Воспаление при СД — неадекватная реакция иммунной системы на продукты жизнедеятельности комменсальной флоры при сниженном барьере. Не грибковая инфекция в привычном смысле.
Где проходит граница между уходом и терапией при себорейном дерматите лица?
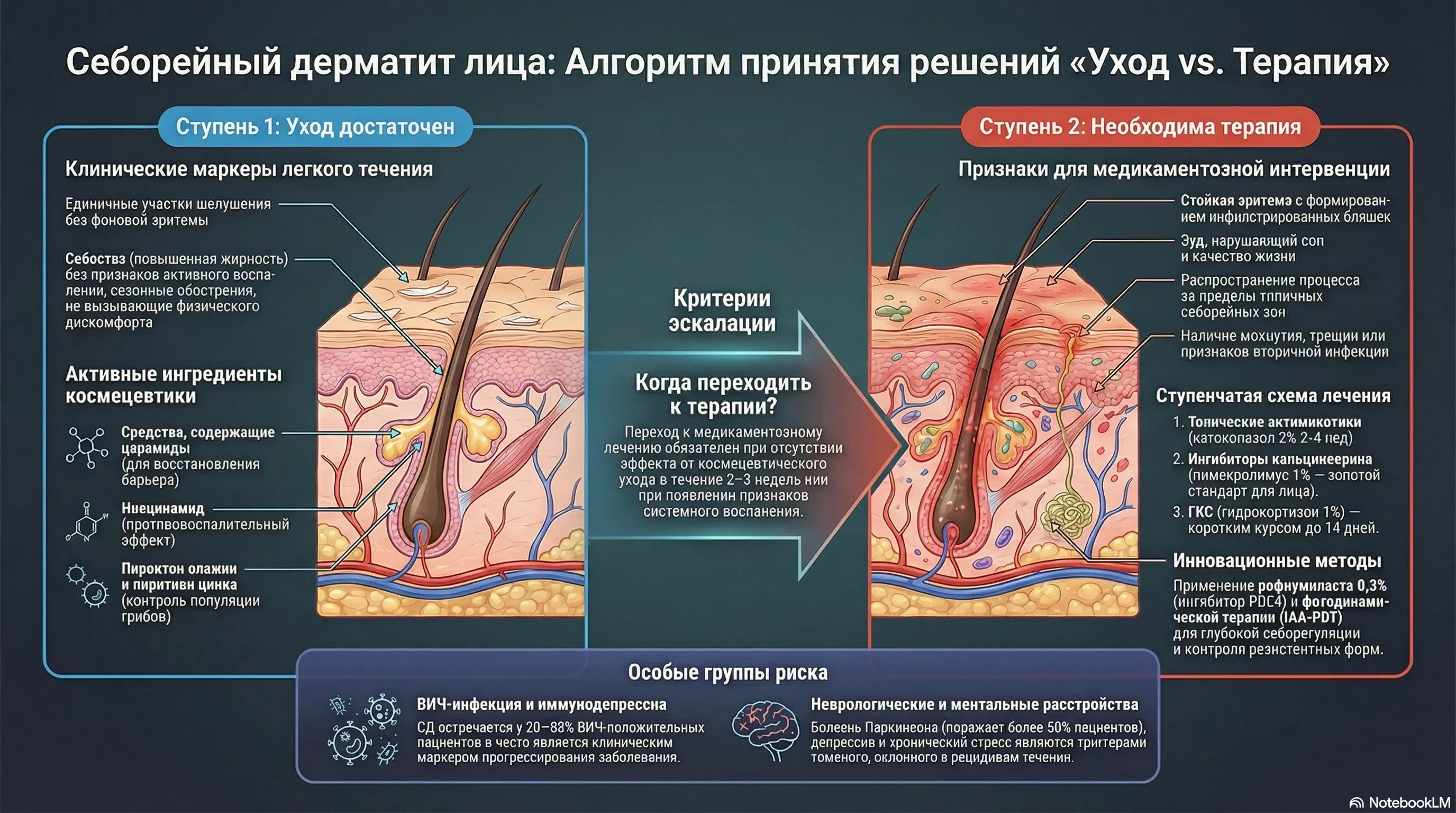
Когда космецевтики достаточно
Базовый уход с использованием средств на основе церамидов, ниацинамида, пироктон оламина или пиритиона цинка работает в одном случае: себостаз без признаков активного воспаления. Показания ограничены:
- Единичные участки шелушения без выраженной эритемы
- Поддержание барьерной функции в период ремиссии
- Лёгкие сезонные ухудшения, не вызывающие субъективного дискомфорта
Это сценарий стабильного пациента. На практике к дерматологу чаще приходят пациенты, которых уход уже не спасает.
Клинические критерии эскалации
Переход к медикаментозной терапии обязателен при наличии хотя бы одного из следующих признаков:
- Стойкая эритема с формированием инфильтрированных бляшек в себорейных зонах — носогубные складки, переносица, брови
- Зуд, нарушающий качество жизни — расстройство сна, психоэмоциональный дискомфорт
- Распространение за пределы классических себорейных зон или тенденция к слиянию очагов
- Мокнутие, трещины, вторичная инфекция — серозно-гнойные корки
- Отсутствие эффекта от коррекции ухода в течение 2-3 недель
Отдельного внимания заслуживают пациенты с ВИЧ-инфекцией, болезнью Паркинсона и депрессией — у них СД протекает тяжелее и чаще принимает генерализованные формы. При резистентном или атипично тяжёлом течении лицевого СД необходимо исключить системную коморбидность и скорректировать тактику лечения с учётом основного заболевания.
Здесь космецевтика бессильна. Ждать дольше — терять время и доверие пациента.
Чем себорейный дерматит отличается от розацеа и псориаза?
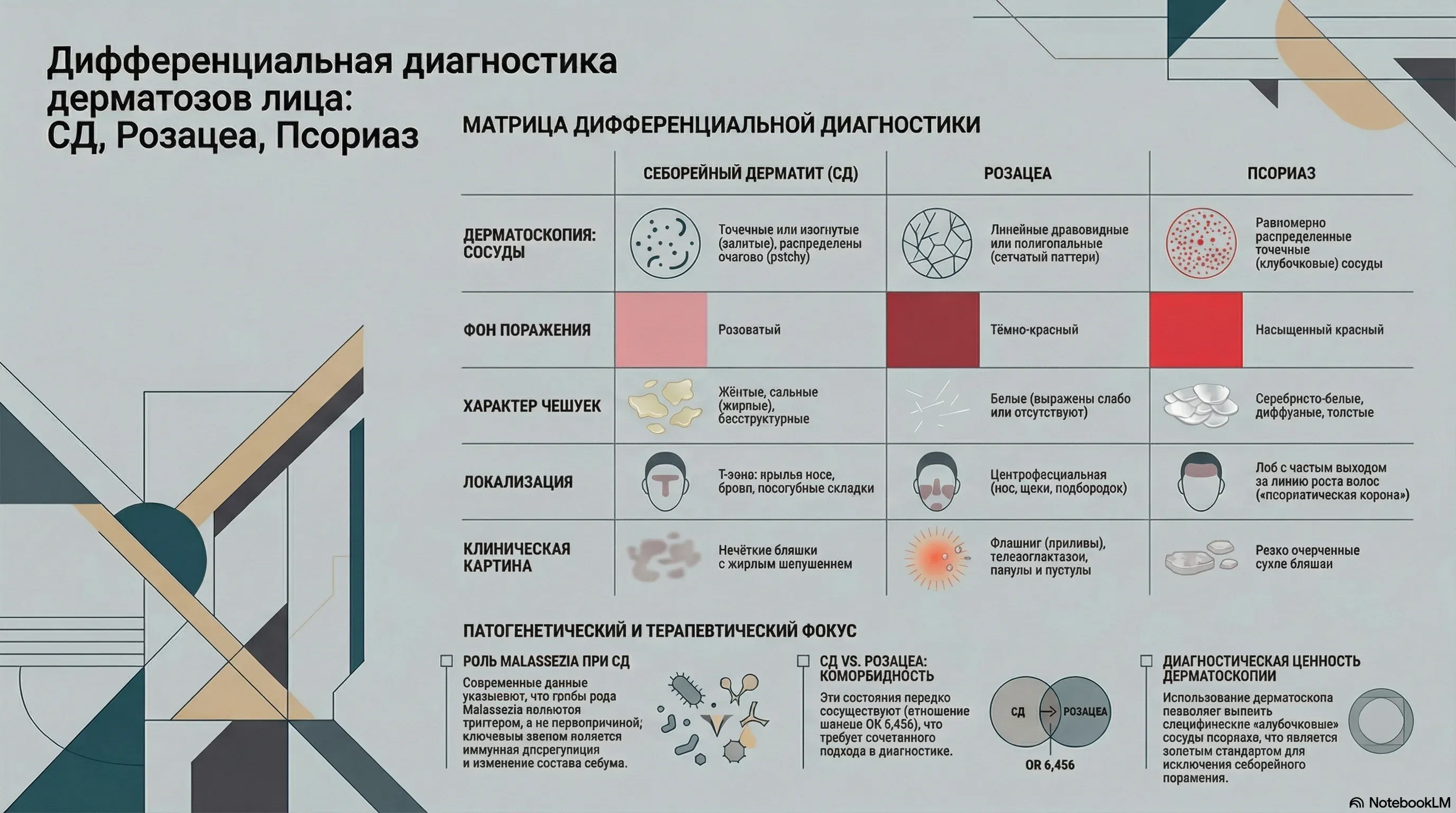
На лице СД может маскироваться под другие воспалительные дерматозы. Ситуацию усложняет то, что СД и розацеа нередко сосуществуют (OR 6,456). Дерматоскопия помогает разграничить диагнозы.
СД vs. розацеа
Клинически СД проявляется нечётко очерченными эритематозными бляшками с желтоватыми сальными чешуйками. Т-зона, крылья носа, брови, волосистая часть головы. При дерматоскопии — розоватый фон, нерегулярно распределённые сосуды в виде точек и запятых (patchy-паттерн), характерные жёлтые бесструктурные чешуйки.
Розацеа: центрофасциальная эритема, транзиторный флашинг, стойкие телеангиэктазии, папулы и пустулы. Типичного жирного шелушения нет. Дерматоскопия: тёмно-красный фон, линейные древовидные или полигональные сосуды, формирующие сосудистую сеть. Чешуйки — белые (если вообще есть), жёлтых масс нет.
СД vs. псориаз
Псориаз (себопсориаз) — сухие, толстые серебристо-белые чешуйки. Бляшки с резкими границами. На лбу высыпания часто выходят за линию роста волос — «псориатическая корона». Дерматоскопия: равномерно распределённые точечные (клубочковые) сосуды на красном фоне, диффузные белые чешуйки.
Контактный дерматит и периоральный дерматит
Контактный дерматит лица отличается от СД чёткой связью с внешним раздражителем — косметическим средством, топикальным препаратом или металлом. Высыпания точно повторяют зону контакта, а не ограничиваются себорейными зонами. Субъективно преобладает жжение, а не зуд; жёлтые сальные чешуйки отсутствуют. Периоральный дерматит локализуется вокруг рта с характерной свободной каймой вокруг красной границы губ, проявляется мелкими папулами и пустулами на эритематозном фоне — без типичного для СД жирного шелушения. Оба состояния нередко провоцируются длительным применением топических кортикостероидов, что важно учитывать при сборе анамнеза.
Ступенчатая терапия себорейного дерматита лица: схема лечения
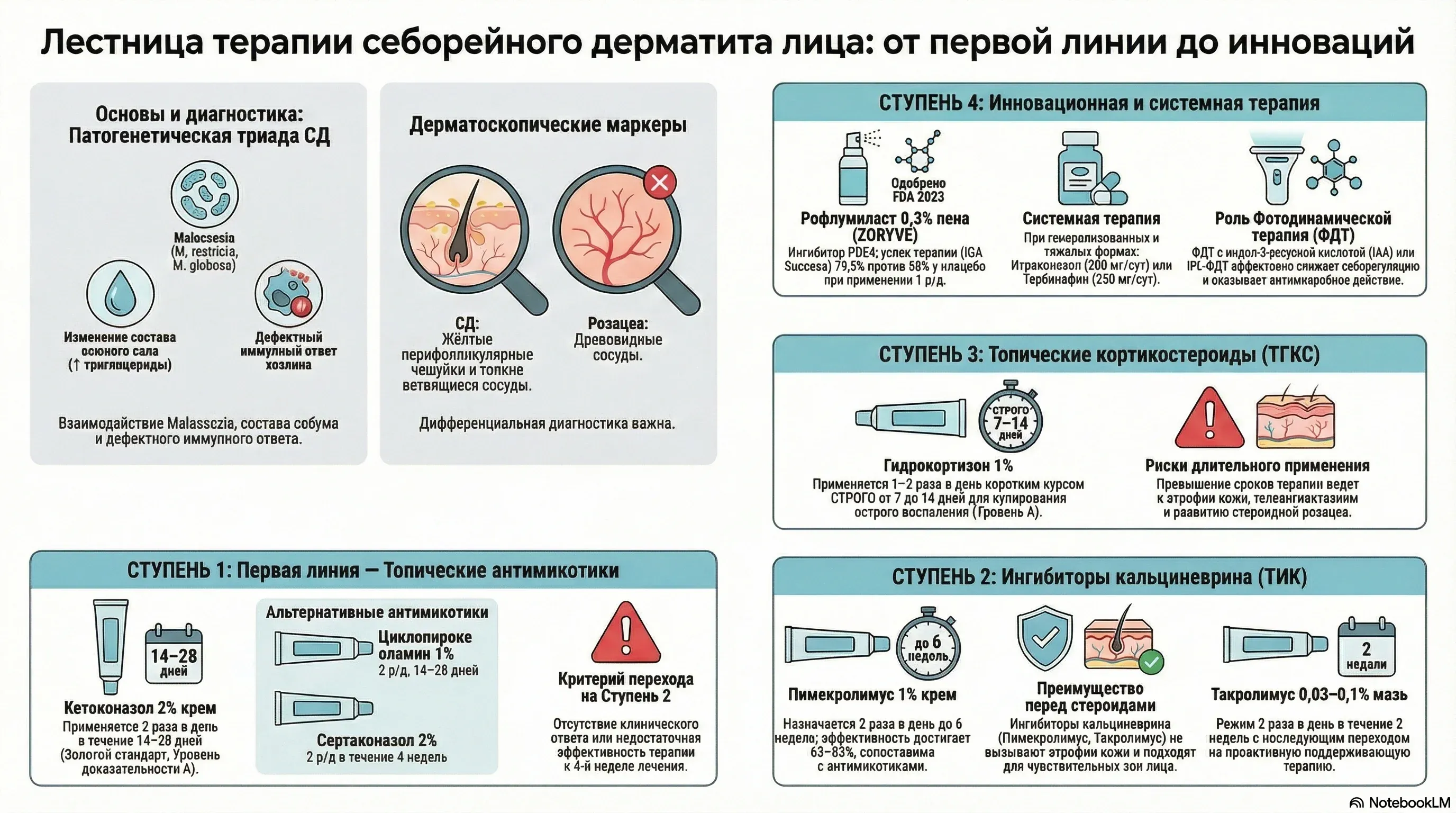
Терапия должна быть последовательной: снижение колонизации Malassezia, подавление воспаления, восстановление барьера. Ниже — конкретная схема с препаратами, дозировками и длительностью курсов.
Ступень 1: топические антимикотики (первая линия)
При лёгком и среднетяжёлом течении лечение начинается с наружных противогрибковых средств:
- Кетоконазол 2% крем — тонким слоем на поражённые участки 2 раза в день, курс 14-28 дней (уровень рекомендаций А)
- Циклопирокс оламин 1% крем — 2 раза в сутки, 14-28 дней. Помимо антимикотического действия обладает противовоспалительным эффектом
- Сертаконазол 2% крем — 2 раза в день, 4 недели
Ожидаемый результат — уменьшение шелушения и эритемы к концу второй недели. Если к 4-й неделе клинического ответа нет — переход на ступень 2.
Ступень 2: ингибиторы кальциневрина — оптимальный выбор для лица
При неэффективности антимикотиков или при локализации в чувствительных зонах (периоральная, периорбитальная область) назначают нестероидные иммуномодуляторы. Главное преимущество — отсутствие атрофии кожи, телеангиэктазий и стероидной розацеа даже при длительном применении.
- Пимекролимус 1% крем — эффективен в 63-83% случаев лицевого СД, по эффективности сопоставим с кетоконазолом 2%. Применяется 2 раза в сутки, до 6 недель
- Такролимус 0,03-0,1% мазь — 2 раза в день на 2 недели, далее в режиме проактивной терапии (не более 12 недель непрерывно)
Ограничение: в период применения следует избегать избыточного УФ-облучения.
Для лица ингибиторы кальциневрина — зачастую лучший вариант. Они пригодны для длительной поддерживающей терапии, чего нельзя сказать о кортикостероидах.
Ступень 3: кортикостероиды коротким курсом
Для быстрого купирования острых экссудативных вспышек и интенсивного зуда. На лице — только кортикостероиды низкой активности.
- Гидрокортизон 1% мазь/крем — 1-2 раза в сутки, строго 7-14 дней (уровень рекомендаций А)
Длительное применение на лице недопустимо. Риск — атрофия, телеангиэктазии, стероидная розацеа. Пациентов нужно предупреждать: это не «базовый крем», а краткосрочная интервенция.
Рофлумиласт: первая новая молекула за 20 лет
Прорыв 2023-2024 годов — рофлумиласт 0,3% пена (ZORYVE), первый нестероидный ингибитор фосфодиэстеразы-4 (PDE4) для лечения СД. Механизм: блокируя PDE4, препарат повышает внутриклеточный цАМФ, подавляя продукцию IL-17, IL-23, TNF-alpha.
Данные РКИ: IGA Success rate на 8-й неделе — 79,5% для крема и 73,8% для пены против 58,0% и 40,9% плацебо соответственно (p < 0,001 для обеих форм). Препарат одобрен FDA (декабрь 2023) и Health Canada (октябрь 2024). Разрешён для применения на лице и волосистой части головы, один раз в день, отлично переносится.
В России пока недоступен, но для клинической практики — ориентир на ближайшее будущее. Системная терапия (итраконазол, тербинафин) рассматривается только при генерализованных резистентных формах.
Роль ФДТ в терапии себорейного дерматита
Фотодинамическая терапия воздействует сразу на все три звена патогенетической триады СД. Это выгодно отличает метод от топических средств, каждое из которых «бьёт» по одному-двум механизмам.
Как ФДТ работает при себорейном дерматите
Антимикробный эффект. Фотосенсибилизатор накапливается в клетках Malassezia. Под действием света определённой длины волны генерируется синглетный кислород, который селективно разрушает грибы и патогенные бактерии. Клинически это подтверждается значительным снижением баллов порфиринов — маркеров активности микрофлоры — в очагах поражения после курса процедур.
Себосупрессия. ФДТ напрямую ингибирует активность сальных желёз: снижается скорость секреции кожного сала, клинически уменьшается размер пор. Грибы Malassezia лишаются основного субстрата для питания и выработки провоспалительной олеиновой кислоты. Порочный круг «себум — гидролиз — олеиновая кислота — воспаление» прерывается. Подробнее о механизмах себосупрессии — в статье «Жирная кожа и себорея: как ФДТ влияет на салоотделение».
Противовоспалительный эффект и восстановление барьера. ФДТ подавляет локальную экспрессию воспалительных цитокинов. Объективно это фиксируется как непрерывное снижение индекса эритемы на протяжении нескольких недель после терапии. При этом процедура не повреждает кожу, а стимулирует восстановление эпидермального барьера — уровень трансэпидермальной потери воды (TEWL) в пролеченных зонах снижается.
Что говорят клинические исследования
IAA-PDT (индол-3-уксусная кислота). Проспективное простое слепое исследование, 23 пациента с лицевым СД (22 завершили полный курс). Протокол: зелёный свет 520 нм, 3 сеанса с интервалом в 1 неделю. Результаты: уже на 2-й неделе — статистически значимое снижение индекса SASI (площадь и тяжесть СД), выраженности эритемы, экскреции себума (по данным Sebumeter). Индекс эритемы (Mexameter) демонстрировал непрерывное снижение до конца наблюдения (6 недель). Процедура безболезненная, нежелательных явлений не зарегистрировано.
IPL-ФДТ vs IPL (split-face РКИ, 2024). Двойное слепое рандомизированное исследование: одна половина лица пациента получала IPL-ФДТ, другая — только IPL (590 нм, 15-17 Дж/см2), 3 сеанса. Сторона ФДТ показала значительно большее подавление секреции себума, уменьшение размера пор, снижение порфириновых баллов, уменьшение эритемы и УФ-повреждений. И ключевой момент: на стороне ФДТ зафиксирована более низкая трансэпидермальная потеря воды — метод не повреждает барьер, а восстанавливает его. Побочные эффекты ограничились лёгкими местными реакциями.
Место ФДТ в алгоритме лечения
ФДТ — не замена топической терапии, а дополнение для резистентных форм и пациентов, которым противопоказаны длительные курсы медикаментозного лечения. Метод особенно перспективен при сочетании СД с гиперсебореей, когда необходимо воздействовать не только на воспаление, но и на секреторную активность сальных желёз. Подробнее о выборе оборудования — на странице «Аппаратная косметология».
Поддерживающая терапия и профилактика рецидивов
Купировать обострение — 20% успеха. Остальные 80% — удержать ремиссию. СД рецидивирует, и задача дерматолога — дать пациенту стратегию долгосрочного контроля.
Проактивная стратегия: «терапия выходного дня»
Вместо ожидания нового обострения — превентивное применение препаратов на зоны, подверженные рецидивам:
- Пимекролимус 1% или такролимус — 2 раза в неделю на зоны частых рецидивов (носогубный треугольник, переносица). Локальный иммунный ответ остаётся под контролем
- Кетоконазол 2% крем — 1-2 раза в неделю для подавления колонизации Malassezia
Проактивный режим позволяет значительно увеличить длительность ремиссии без постоянного медикаментозного воздействия.
Космецевтика в ремиссии: что реально работает
На этапе ремиссии уход становится основным инструментом. Три направления:
Восстановление липидного слоя. Средства с церамидами, холестеролом и линолевой кислотой. Они препятствуют проникновению олеиновой кислоты (продукта жизнедеятельности Malassezia) в роговой слой.
Себорегуляция и контроль микробиома. Лёгкие эмульсии с ниацинамидом (противовоспалительное и себорегулирующее действие), пиритионом цинка или пироктон оламином для ежедневного применения.
Коррекция триггеров. Исключить щелочные мыла и жёсткие скрабы. Рекомендовать пациенту минимизировать психоэмоциональный стресс, употребление алкоголя, продуктов с высоким содержанием насыщенных жиров и рафинированных углеводов — они нарушают состав себума и провоцируют обострения.
Распространённая ошибка косметологов: назначение космецевтики при активном воспалении. Средства с церамидами и ниацинамидом поддерживают ремиссию, но не заменяют медикаментозную терапию в острой фазе.
FAQ: частые вопросы о себорейном дерматите лица
Можно ли вылечить себорейный дерматит лица навсегда?
Нет. СД — хроническое рецидивирующее заболевание. Цель терапии — достижение и поддержание ремиссии. Проактивная стратегия (ингибиторы кальциневрина или антимикотики 1-2 раза в неделю) позволяет контролировать заболевание длительно.
Чем себорейный дерматит отличается от просто жирной кожи?
Жирная кожа (гиперсеборея) — это повышенная секреция кожного сала без воспаления. СД — воспалительный процесс с участием Malassezia, иммунной дисрегуляцией, эритемой и шелушением. Гиперсеборея создаёт субстрат для СД, но сама по себе не является заболеванием.
Почему нельзя длительно применять кортикостероиды на лице при СД?
Даже низкоактивные кортикостероиды при применении более 14 дней на лице вызывают атрофию кожи, телеангиэктазии, стероидную розацеа. Ингибиторы кальциневрина (пимекролимус, такролимус) лишены этих побочных эффектов и подходят для длительной терапии.
Какой антимикотик лучше при себорейном дерматите лица?
Кетоконазол 2% крем — золотой стандарт с уровнем рекомендаций А. Циклопирокс 1% — альтернатива с дополнительным противовоспалительным действием. Выбор зависит от доступности препарата и индивидуальной переносимости.
Когда при себорейном дерматите стоит рассмотреть ФДТ?
При резистентных формах, частых рецидивах, сочетании СД с выраженной гиперсебореей, а также у пациентов с непереносимостью или противопоказаниями к длительной медикаментозной терапии. ФДТ воздействует на все три звена патогенеза одновременно — себорегуляция, фотоинактивация Malassezia, противовоспалительный эффект.
Что такое рофлумиласт и когда он появится в России?
Рофлумиласт 0,3% (ZORYVE) — первый ингибитор PDE4 для топического лечения СД. Одобрен FDA и Health Canada. В РФ пока не зарегистрирован. IGA Success rate 79,5% (крем) и 73,8% (пена) на 8-й неделе — одни из лучших результатов среди нестероидных средств.
Как часто нужно наблюдать пациента с себорейным дерматитом лица?
В острой фазе — контроль через 2-4 недели для оценки ответа на терапию и решения об эскалации. В ремиссии — визит каждые 3-6 месяцев для коррекции поддерживающего режима и дерматоскопического контроля.